Адно з наступстваў каранавіруснай інфекцыі – пнеўманія. Яна можа быць рознай ступені цяжкасці.
Па якіх крытэрыях рэаніматолагі вырашаюць, што пацыента неабходна падключыць да апарата штучнай вентыляцыі лёгкіх (ШВЛ)? Ці балючая гэтая маніпуляцыя? Распавядае анестэзіёлаг-рэаніматолаг, к.м.н., дацэнт кафедры анестэзіялогіі і рэаніматалогіі БелМАПА Вольга Святліцкая.
Чым небяспечныя вірусы
Вірусы – унікальная форма жыцця. Каб размнажацца, ім неабходна ўставіць свой генетычны матэрыял у клетку гаспадара. Рэспіраторныя вірусы, адпаведна, пашкоджваюць клеткі, якія высцілаюць паверхню верхніх і ніжніх дыхальных шляхоў, паступова іх разбураючы. Гэта выяўляецца ў выглядзе ўсім знаёмых насмарку, трахеіту, ларынгіту.
Усё нашмат складаней, калі вірусы пашкоджваюць ніжнія дыхальныя шляхі. У гэтым выпадку развіваецца пнеўманія. Чым большы аб'ём паражэння і ніжэйшая супраціўляльнасць арганізма, тым яна цяжэйшая. У часткі пацыентаў можа развіцца найбольш цяжкая форма вострай дыхальнай недастатковасці – востры рэспіраторны дыстрэс-сіндром. Гэты стан яшчэ называецца некардыягенны ацёк лёгкіх.
Галоўная праява рэспіраторнага дыстрэс-сіндрому – падзенне ўзроўню кіслароду ў артэрыяльнай крыві ў выніку парушэння яго транспарту з прасвету альвеолаў у лёгачныя капіляры. Часцей за ўсё такое ўскладненне выклікаюць вірусы грыпу А, рэспіраторны сінцыцыяльны вірус (РС-вірус), вірусы парагрыпу, рынавірус і каранавірусы, уключаючы COVID-19.
Як вымяраюць узровень кіслароду?
У пацыентаў з пнеўманіямі ўзровень кіслароду ў крыві мы кантралюем з дапамогай спецыяльнага прыбора – пульсаксіметра. Гэтая працэдура простая, бязбольная. Медсястра альбо доктар надзяваюць пацыенту на палец спецыяльны датчык, і праз некалькі секунд на дысплеі з'яўляецца працэнтнае ўтрыманне кіслароду ў крыві. Калі ўзровень кіслароду большы за 95% – усё добра. Калі ніжэйшы, урач будзе разбірацца, у чым прычына зніжэння. Калі ўзровень кіслароду меншы за 92%, патрабуецца так званая аксігенатэрапія (кіслародатэрапія) – дадатковая падача кіслароду.

Якія паказанні да ШВЛ?
Існуе некалькі ўзроўняў рэспіраторнай падтрымкі.
Пры сярэдняй цяжкасці пнеўманіі, калі яшчэ няма істотнага зніжэння ўзроўню кіслароду, многім пацыентам досыць насавых кіслародных катэтараў (канюляў). Гэта невялікія пластыкавыя трубачкі, якія ўстаўляюцца ў нос. Праз іх падаецца ўвільготненая паветрана-кіслародная сумесь. Такі метад дазваляе павялічыць канцэнтрацыю кіслароду ў паветры, што ўдыхаецца, ад 24 да 40% (у атмасферным паветры – 21%). Гэта не дастаўляе практычна ніякага дыскамфорту. Многім пацыентам гэтага цалкам хапае, яны папраўляюцца і без ШВЛ.
Часам пацыента пераварочваюць на жывот, у так званую прон-пазіцыю. Гэта простая маніпуляцыя дазваляе палепшыць вентыляцыю тых зонаў лёгкіх, якія застаюцца дрэнна вентыляванымі ў становішчы на спіне. Гэтая мера вельмі дзейсная. Цяпер яна разам з кіслародатэрапіяй шырока прымяняецца ў пацыентаў з CОVID-19.
Часам выкарыстоўваецца кіслародная маска, што дазваляе забяспечыць яшчэ большую канцэнтрацыю кіслароду ў паветранай сумесі, якая ўдыхаецца, – да 60%.

Калі кіслародатэрапія, якая праводзіцца з дапамогай насавых катэтараў або маскі, не дапамагае, узровень кіслароду ў крыві не павялічваецца (меншы за 90%), пацыент стомлены, у дыханні ўдзельнічае дапаможная дыхальная мускулатура, прымаецца рашэнне пра перавод на штучную вентыляцыю лёгкіх.
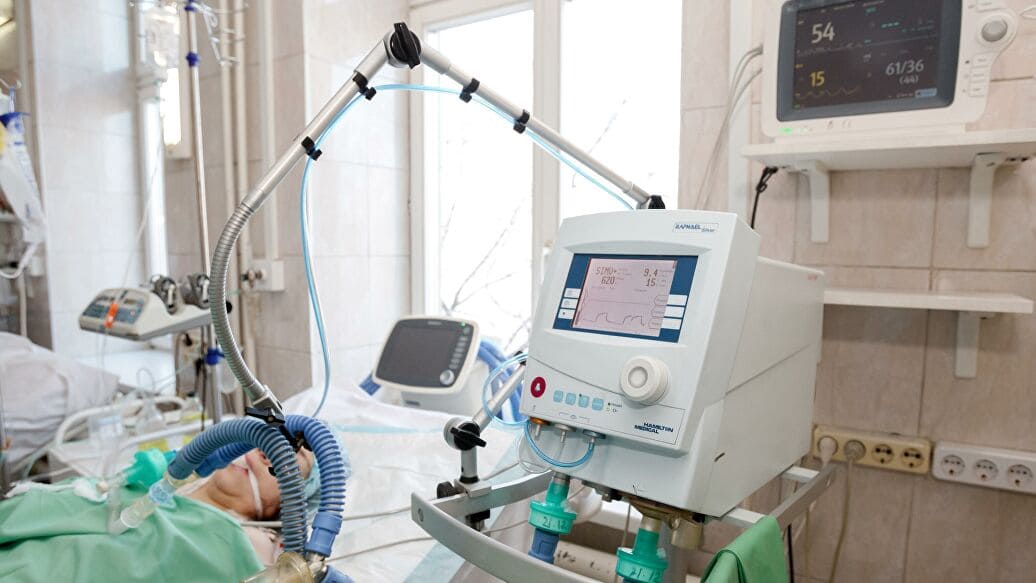
Як робіцца ШВЛ?
У горла (трахею) пад кантролем ларынгаскопа ўводзіцца пластыкавая эндатрахеяльная трубка, памер якой залежыць ад фізічных параметраў пацыента. На яе заканчэнні размешчаная манжэтка, якая пасля ўвядзення раздзімаецца і герметызуе дыхальныя шляхі, каб не было зацякання сліны і іншай вадкасці. Пасля гэтага да эндатрахеяльнай трубкі падключаюць рэспіраторны контур, праз які апарат падае ўвільгатняльную паветрана-кіслародную сумесь. Гэта дазваляе значна павялічыць канцэнтрацыю кіслароду і зняць нагрузку з пацыента ў ажыццяўленні працэсу дыхання.
Працэдура некамфортная, таму пацыент уводзіцца ў медыкаментозны сон пры дапамозе седатыўных лекавых сродкаў. Гэта не наркоз і не кома, больш падобна да сну.

Чалавек можа знаходзіцца ў такім стане ад некалькіх дзён да некалькіх тыдняў у залежнасці ад цяжару пнеўманіі і агульнага стану здароўя. У гэты перыяд ежа паступае пацыенту праз зонд. Можна ўводзіць харчаванне і ўнутрывенна, аднак даказана, што пры пнеўманіі лепей карміць праз натуральныя шляхі – страўнікава-кішэчны тракт. Выкарыстоўваецца спецыялізаванае збалансаванае харчаванне, распрацаванае для рэанімацыйных аддзяленняў. Але калі родныя прынясуць булён ды іншую хатнюю ежу, яе таксама ўвядуць праз зонд.
Вочы пацыента закрытыя стэрыльнымі сурвэткамі. Так мы абараняем іх ад перасыхання. Часам рукі пацыента фіксуюцца да ложка мяккімі манжэтамі, каб у выпадку нечаканага абуджэння ён не вырваў трубкі і не нашкодзіў сабе.
Кожныя дзве гадзіны пацыента паварочваюць на правы, левы бок, спіну, каб не ўтварыліся пролежні, а таксама на жывот – для лепшага газаабмену ў лёгкіх.
Урачы ўвесь час бачаць утрыманне кіслароду ў крыві на маніторы і могуць карэктаваць працу апарата ШВЛ. Спачатку ён цалкам замяшчае дыханне пацыента, а затым дапамагае дыхаць. Калі мы бачым, што надыходзіць паляпшэнне, пачынаем будзіць пацыента і вучыць яго дыхаць самастойна. Да крытэрыяў паляпшэння адносіцца знікненне сімптомаў захворвання, якое выклікала неабходнасць у ШВЛ.

У выпадку з цяжкімі пнеўманіямі гэта зніжэнне тэмпературы, прыкметаў агульнага запалення, паляпшэнне лабараторных паказчыкаў, дадзеных рэнтгенаграфіі лёгкіх (хаця пры вірусных пнеўманіях паляпшэнне карціны на рэнтген-здымках можа адразу не наступаць).
Час, калі пацыент пачынае вяртацца ў прытомнасць, самы важны для кантакту. Многія людзі не памятаюць, што з імі адбылося. Прачынаючыся ў рэанімацыі, не разумеюць, дзе яны знаходзяцца, што з імі адбываецца. Вакол чужыя твары. Цяпер гэтыя твары яшчэ і схаваныя пад маскамі і акулярамі. І медыцынскаму персаналу трэба мякка ўсё растлумачыць, пагаварыць з чалавекам.
Навучыць зноўку дыхаць пацыента, які перанёс востры рэспіраторны дыстрэс-сіндром, няпроста. На гэта сыходзяць дні, тыдні. Асабліва цяжка перавесці на самастойнае дыханне сталых людзей і пацыентаў са спадарожнай цяжкай хранічнай паталогіяй. Гэта складаная камандная праца з абавязковым удзелам рэабілітолага.
Матэрыялы на сайце slushna.by носяць інфармацыйны характар і прызначаныя для адукацыйных мэтаў. Інфармацыя не павінна выкарыстоўвацца ў якасці медыцынскіх рэкамендацый. Ставіць дыягназ і прызначае лячэнне толькі ваш урач. Рэдакцыя сайта не нясе адказнасці за магчымыя негатыўныя наступствы, якія ўзніклі ў выніку выкарыстання інфармацыі, размешчанай на сайце slushna.by